Prise en charge des adultes atteints d’hypertension artérielle
Juin 2025 – Hypertension Canada entame le processus de mise en oeuvre de ses nouvelles LIGNES DIRECTRICES pour le diagnostic et le traitement de l’hypertension artérielle chez tous les adultes en soins de première ligne.
La section de Prise en charge des adultes a été mise à jour au regard de ces nouveautés.
Les 3 sections ci-dessous sont destinées aux infirmières, infirmières praticiennes, médecins, pharmaciens, nutritionnistes, kinésiologues, psychologues et étudiants oeuvrant en première ligne qui souhaitent développer une vision globale des soins auprès des personnes atteintes d’hypertension artérielle.
- Introduction
- Lignes directrices 2025
Hypertension Canada - Définition
Diagnostic
Valeurs - Méthodes diagnostiques de mesure
- Évaluation
- Modifications des habitudes de vie
- Traitement pharmacologique
- Hypertension artérielle résistante
Urgence hypertensive - Protocole médical national
- Personnes impliquées dans la prise en charge
- Formations offertes par la SQHA
Introduction
Cette section du site Internet est destinée aux infirmières cliniciennes, infirmières praticiennes, médecins, pharmaciens, nutritionnistes-diététistes, kinésiologues, psychologues et étudiants oeuvrant en première ligne, qui souhaitent développer une vision globale des soins auprès de tous les adultes atteints d’hypertension artérielle.

L’hypertension artérielle (HTA) est le facteur de risque modifiable le plus fréquent des maladies cardiovasculaires (MCV) et de la mortalité qui leur est liée. Elle touche environ 1 adulte sur 4 au Canada, et cette proportion s’élève à 1 adulte sur 2 chez les personnes de plus de 65 ans.
Le Canada s’est longtemps distingué à l’échelle mondiale par ses taux élevés de traitement et de maîtrise de l’HTA. Cependant, une tendance à la baisse observée ces dernières années suscite de vives préoccupations.
Ce recul a été lié à plusieurs facteurs : des objectifs de pression artérielle parfois divergents, des lignes directrices perçues comme trop complexes, des stratégies de mise en oeuvre peu efficaces, ainsi qu’un engagement insuffisant de la part des professionnels de la santé en première ligne.
Dans la mesure où la majorité des cas d’HTA sont suivis à ce niveau, le renforcement des soins de première ligne constitue un levier clé pour une meilleure gestion de l’HTA à l’échelle nationale.
C’est dans cette optique qu’en 2025, Hypertension Canada a mis en place une nouvelle approche en 2 volets pour son Guide de pratique clinique.
En complément de la version exhaustive en cours d’élaboration, un Guide spécifiquement destiné aux soins de première ligne a été publié. Celui-ci propose dès maintenant des recommandations concrètes, conçues pour une application simple, et efficace dans la pratique quotidienne.
Conception et édition : France Boulianne inf, BSc – Directrice générale SQHA
Lignes directrices 2025 pour le diagnostic et le traitement de l’hypertension artérielle chez tous les adultes en soins de première ligne - Hypertension Canada
Les nouvelles Lignes directrices visent à améliorer la prise en charge de l’hypertension artérielle chez tous les adultes par les professionnels de la santé en soins de première ligne.
Elles se veulent un outil pratique et facile à appliquer, alliant pragmatisme et meilleures données probantes disponibles.
Un diagnostic exact et un traitement optimal de l’HTA peuvent réduire le nombre d’événements cardiovasculaires indésirables ainsi que le risque de décès.
Lignes directrices 2025

Lignes directrices 2025 pour le diagnostic et le traitement de l’hypertension artérielle chez tous les adultes en soins de première ligne
Les 9 recommandations pour la prise en charge de l’HTA chez tous les adultes sont regroupées sous les rubriques « Diagnostic » et « Traitement ».
Les RECOMMANDATIONS DIAGNOSTIQUES comportent une méthode standardisée de mesure de la pression artérielle (PA) et de confirmation de l’HTA, ainsi qu’une définition uniforme de l’HTA, soit une PA ≥ 130/80 mm Hg.
Les RECOMMANDATIONS THÉRAPEUTIQUES comprennent l’établissement d’une cible de pression artérielle systolique (PAS) < 130 mm Hg, l’adoption de saines habitudes de vie, de même qu’une démarche par étapes pour guider un choix optimal de médicaments lorsqu’une pharmacothérapie est nécessaire.
Recommandations (9) – Résumé
| Diagnostic | 1. L’évaluation de la PA à l’aide d’un dispositif automatisé validé et d’une méthode standardisée est recommandée. | |
|---|---|---|
| 2. Une évaluation de la PA hors clinique est recommandée pour confirmer un diagnostic d’HTA ou pour déceler une HTA due au syndrome de la blouse blanche ou une HTA masquée. | ||
| 3. Il est recommandé que la définition de l’HTA chez tous les adultes soit une PA ≥ 130/80 mm Hg mesurée à l’aide d’un dispositif validé et dans des conditions optimales. | ||
| Traitement | 4. L’adoption de saines habitudes de vie est recommandée pour toutes les personnes adultes atteintes d’HTA. | |
| 5. L’instauration d’une pharmacothérapie antihypertensive est recommandée pour les adultes qui ont une PA ≥ 140/90 mm Hg ainsi que pour les adultes qui ont une PA systolique de 130–139 mm Hg et sont exposés à un risque important de MCV. | ||
| 6. Chez les adultes atteints d’HTA, un traitement qui repose sur l’adoption de saines habitudes de vie, avec ou sans pharmacothérapie, est recommandé afin d’atteindre une cible de PAS < 130 mm Hg, à condition que le traitement soit bien toléré. | ||
| 7. Chez les adultes hypertendus nécessitant une pharmacothérapie, il est recommandé de commencer par un traitement d’association à faible dose combinant (idéalement en monocomprimé) des médicaments de 2 des 3 classes complémentaires suivantes : IECA ou ARA, Diurétique thiazidique ou de type thiazidique, BCC dihydropyridinique à longue durée d’action. | ||
| 8. Si la PA demeure au-dessus de la cible malgré un traitement par association de 2 médicaments, un traitement par association de 3 médicaments combinant un IECA ou un ARA, un diurétique thiazidique ou de type thiazidique et un BCC dihydropyridinique à longue durée d’action est recommandé. | ||
| 9. Si la PA demeure au-dessus de la cible malgré un traitement par association de 3 médicaments, soit un IECA ou un ARA, un diurétique thiazidique ou de type thiazidique et un BCC dihydropyridinique aux doses maximales tolérées, il est suggéré d’y ajouter de la spironolactone. | ||
Questions fréquentes et réponses
DIAGNOSTIC
Le risque cardiovasculaire augmente dès que la pression artérielle (PA) dépasse 115/75 mm Hg. Par conséquent, les critères de définition de l’hypertension artérielle (HTA) reposent sur des choix pratiques, visant à identifier un niveau de risque cardiovasculaire jugé inacceptable pour une population donnée. Depuis 2015, l’HTA est diagnostiquée au Canada lorsque la mesure de PA en clinique, obtenue par oscillométrie en série (MPAC-OS) atteint ≥ 135/85 mm Hg. Ce seuil a été retenu, car il correspond à une moyenne diurne de la PA mesurée par monitorage ambulatoire de la PA (MAPA) de 135/85 mm Hg, ainsi qu’à une mesure non standardisée de la PA en clinique de 140/90 mm Hg; qui représentent les seuils traditionnels définissant l’HTA. Cependant, les lignes directrices d’Hypertension Canada de 2020 ont retiré ce seuil de la MPAC-OS pour les personnes atteintes de diabète, en raison de l’absence de données probantes concluantes. Cette exclusion a généré des incertitudes parmi les professionnels de santé de première ligne impliqués dans la prise charge de l’HTA chez des patients diabétiques.
Le comité avait pour mission de fournir des lignes directrices actualisées et basées sur des données probantes à l’intention des professionnels de la santé en soins de première ligne, qui sont responsables de la prise en charge de la majorité des cas d’hypertension artérielle. Cette démarche répondait à la nécessité de simplifier et de rationaliser les soins liés à l’HTA, afin de faciliter leur mise en oeuvre. Une demande récurrente des intervenants en soins de première ligne lors de l’élaboration de ces lignes directrices était d’établir un seuil unique de PA, ainsi qu’une cible unique de PA pour son traitement. Contrairement aux lignes directrices précédentes d’Hypertension Canada, mais en conformité avec d’autres lignes directrices internationales et en s’appuyant sur des données probantes récentes concernant les bénéfices d’une réduction plus marquée de la PA, le guide de pratique actuel, centrée sur les soins de première ligne a retenu un seuil de PA de ≥ 130/80 mm Hg pour définir l’HTA et une cible de PA systolique de <130 mm Hg pour le traitement.
Lorsque les mesures de la PA sont prises correctement à l’aide d’une technique standardisée telle que la MPAC-OS, elles sont, en moyenne, comparables aux moyennes diurnes obtenues par MAPA et aux mesures de PA à domicile (MPAD). Une approche fondée sur l’évaluation des critères de jugement montre qu’une mesure de PA de 130/80 mm Hg obtenue par MPAC-OS est associée à un risque cardiovasculaire similaire à celui observé pour une moyenne diurne au MAPA ou à une MPAD de 130/80 mm Hg. Cette approche, qui utilise des seuils identiques pour la MPAC-OS, le MAPA diurne et la MPAD, est en accord avec les dernières lignes directrices d’Hypertension Canada et d’autres regroupements d’experts.
TRAITEMENT
Oui. Cependant, le traitement de l’HTA inclut à la fois des interventions non pharmacologiques (modifications des habitudes de vie) et des traitements pharmacologiques. Nous suggérons l’adoption de saines habitudes de vie pour tous les adultes atteints d’HTA. En se basant sur les données probantes disponibles, nous préconisons l’instauration d’un traitement pharmacologique pour tous les adultes ayant une PA ≥ 140/90 mm Hg, ainsi que pour ceux présentant un risque cardiovasculaire élevé et une PA systolique entre 130 et 139 mm Hg. En revanche, nous ne recommandons pas de traitement pharmacologique pour les adultes ayant une PA systolique de 130 à 139 mm Hg et ne présentant pas un risque élevé de maladie cardiovasculaire. Pour cette population, l’accent est mis sur l’amélioration des habitudes de vie, avec une réévaluation de la PA et du risque cardiovasculaire tous les 3 à 6 mois.
Aucune cible spécifique pour la PA diastolique n’est définie, car la situation où la PA diastolique de > 80 mm Hg et la PA systolique est < 130 mm Hg (HTA diastolique isolée) est peu fréquente et ne semble pas augmenter de manière significative le risque d'événements indésirables. Bien qu'il soit essentiel d'optimiser les interventions sur les habitudes de vie pour ces personnes, les données probantes concernant le début ou de l'ajustement de la pharmacothérapie sont limitées. Par conséquent, les décisions à ce sujet devraient être prises en concertation avec le patient, dans le cadre d'un processus décisionnel partagé.[/toggle] [toggle title='L’algorithme de traitement et/ou la cible sont-ils pertinents pour les personnes âgées de plus de 80 ans?']L’état de santé des individus peut varier considérablement à un âge donné, et bien que la fragilité puisse se manifester à tout âge, elle n’est pas nécessairement liée à l’âge avancé. Le mandat du comité n’avait pas pour objectif de classer les personnes en fonction d’un seuil arbitraire comme « âgées » ou « non âgées ». La plupart des personnes âgées peuvent bénéficier d’un niveau de maîtrise de la PA similaire à celui des populations plus jeunes. Par exemple, dans l’essai SPRINT, les personnes âgées de > 75 ans et/ou les personnes fragiles ont tiré avantage d’une réduction importante de la PA, sans augmentation notable des effets indésirables. Même les individus présentant une hypotension orthostatique, un problème fréquent chez les personnes âgées, ont obtenus des bénéfices d’un traitement plus important de la PA. Ainsi, définir une cible de PA plus élevée pour les personnes âgées pourrait entraîner une prévention insuffisante des risques cardiovasculaires. Toutefois, la personnalisation des soins devrait être privilégiée par rapport à tout objectif fixe de PA, en tenant compte de facteurs allant au-delà de l’âge, notamment les objectifs de soins, la fragilité, le risque de chute, l’hypotension orthostatique symptomatique et la présence de comorbidités.
Des études récentes soutiennent un traitement intensif de la PA chez les personnes à haut risque cardiovasculaire. L’étude SPRINT, qui n’incluait que des personnes non-diabétiques, a montré que viser une PA systolique inférieure à 120 mm Hg apportait des bénéfices significatifs en termes de réduction du risque cardiovasculaire, avec peu d’effets indésirables. L’étude STEP, réalisée chez des personnes âgées d’origine chinoise, a révélé qu’une cible de PA systolique entre 110 et 130 mm Hg était plus bénéfique que de viser une plage entre 130 et 150 mm Hg. L’étude ESPRIT a observé des résultats similaires à l’étude SPRINT, mais dans une population chinoise incluant des personnes atteintes de diabétiques. Enfin, l’étude BPROAD a montré les avantages d’une réduction importante de la PA chez les personnes atteintes de diabète. Cependant, dans l’ensemble, une PA systolique moyenne inférieure à 120 mm Hg n’a été atteinte que dans l’étude ESPRIT. Cela suggère qu’il est difficile d’atteindre une PA systolique inférieure à 120 mm Hg, même dans le cadre d’essais contrôlés.
Compte tenu de ces éléments, le comité a estimé qu’il est raisonnable de suggérer une cible de PA systolique inférieure à 130 mm Hg pour toutes les personnes, y compris celles à haut risque cardiovasculaire. Cette recommandation s’aligne avec les lignes directrices internationales. Toutefois, cela ne signifie pas que des cibles plus basses sont exclues pour des individus spécifiques. Les professionnels de la santé peuvent toujours viser une PA systolique inférieure à 120 mm Hg, conformément aux lignes directrices de 2020 d’Hypertension Canada.
Non, il n’est pas obligatoire de passer à l’algorithme de traitement suggéré. Les personnes ayant une PA bien maîtrisé peuvent poursuivre leur traitement actuel. L’algorithme de traitement a été conçu pour s’appliquer à la majorité de personnes atteintes d’HTA, mais une évaluation clinique individuelle demeure essentielle. Une liste d’options alternatives est également fournie.
L’algorithme de traitement de l’HTA pour les soins de première ligne repose sur le guide technique HEARTS de l’Organisation mondiale de la santé. Un principe clé du modèle HEARTS est de proposer des algorithmes de traitement simples, afin de garantir une approche standardisée, économiquement viable et soutenue par des preuves scientifiques pour la gestion de l’HTA.
Tous les algorithmes du guide HEARTS spécifient les médicaments et les doses à utiliser, ainsi que l’ordre recommandé pour leur administration. Cette méthode a démontré son efficacité pour améliorer rapidement la maîtrise de l’HTA et facilite l’adoption d’un protocole de traitement antihypertenseur standardisé à l’échelle de la population. Elle garantit également la disponibilité et l’accessibilité de médicaments antihypertenseurs efficaces.
Depuis 2017, Hypertension Canada recommande l’association en monocomprimé comme traitement de première intention acceptable pour l’HTA, quel que soit le taux initial de PA. En moyenne, l’initiation d’une association en monocomprimé à faible dose entraîne une diminution de 14 mm Hg de la PA systolique. Cependant, le degré de réduction de la PA est proportionnel au niveau de PA de départ. Dans un essai de grande envergure mené en Ontario, l’instauration d’une double association en monocomprimé chez des participants ayant une PA initiale moyenne de 155/88 mm Hg a entraîné une réduction de la PA de 23/10 mm Hg. À l’opposé, dans un essai de grande envergure testant une triple association en monocomprimé, la réduction de la PA était de 9/5 mm Hg chez les participants ayant une PA initiale moyenne de 138/86 mm Hg.
En ce qui concerne les effets indésirables potentiels de l’utilisation d’associations en monocomprimé dans la prise en charge initiale de l’HTA par rapport à la monothérapie à dose standard, les données d’une méta-analyse n’ont révélé aucune différence dans les effets indésirables d’association en monocomprimé par rapport à l’utilisation d’associations de médicaments en comprimés distincts (rapport de cotes de 0,80 [IC à 95% 0,58-1,11]).
Plusieurs critères ont été pris en compte pour faire les choix des médicaments. Parmi ces critères figuraient l’efficacité, la tolérabilité, le coût, la couverture, la disponibilité ainsi que la gestion des pénuries de médicaments potentielles au Canada. Le processus a été mené sans influence des compagnies pharmaceutiques. Après avoir examiné tous les monocomprimés disponibles, le comité a déterminé que l’irbésartan/HCTZ offrait la meilleure option.
Il est important de souligner que l’irbésartan/HCTZ bénéficie d’un remboursement partout au Canada et est considéré comme une « molécule à l’échelle pancanadienne » par l’Alliance pharmaceutique pancanadienne, garantissant ainsi l’accès à des médicaments génériques abordables. Parmi les différentes associations, celle-ci est parmi l’une des moins coûteuses et est largement disponible grâce aux fabricants de génériques. En revanche, d’autres associations comme l’olmésartan/HCTZ, le candésartan/HCTZ, le lisinopril/HCTZ et le périndopril/indapamide sont respectivement 25 à 50 % plus chères et moins accessibles.
Bien que le telmisartan/HCTZ ait d’abord été envisagé, des préoccupations ont émergé lors de la phase de consultation publique concernant la possibilité de diviser le comprimé en raison de son hygroscopicité. De plus, d’autres combinaisons, telles que celles avec un ARA à action prolongée et un BCC à action prolongée (telmisartan/amlodipine), ou un ARA à action prolongée et un diurétique de type thiazidique (azilsartan/chlorthalidone) ont été envisagés, mais ont été écartées en raison de leur coût élevé et de leur faible disponibilité.
Oui. En règle générale, les comprimés qui ne doivent pas être protégés contre l’humidité, qui ne sont pas enrobés et qui ne contiennent pas de formulation à libération prolongée, peuvent être coupés en deux.
La majorité des données observationnelles indiquent que les bénéfices des IECA et des ARA sur le risque cardiovasculaire sont similaires, mais que les ARA présentent de meilleurs profils de sécurité et de tolérance. En l’absence d’études comparatives directes, toutes les autres lignes directrices considèrent à la fois l’IECA et l’ARA comme des options de traitement de première intention acceptables et interchangeables.
Dans les lignes directrices de 2020 d’Hypertension Canada, il est recommandé de privilégier l’utilisation de diurétiques de type thiazidique à action prolongée plutôt que d’autres thiazides, tels que l’HCTZ. Cette préférence était soutenue par des méta-analyses d’essais randomisés et des données observationnelles qui montrent que les diurétiques de type thiazidique à action prolongée offrent une meilleure réduction de la PA et une meilleure protection contre les événements cardiovasculaires, bien qu’à cette époque, les essais comparatifs directs comportaient des échantillons relativement petits. Toutefois, de nouvelles données ont émergé remettant en question cette préférence. En 2022, un grand essai contrôlé randomisé a révélé que, chez les personnes prenant déjà de l’HCTZ, le passage à la chlorthalidone n’a pas entraîné d’amélioration des résultats cardiovasculaires ni de réduction supplémentaire de la PA, tout en augmentant le risque d’hypokaliémie. Ces résultats suggèrent que les thiazides et les diurétiques de type thiazide à action prolongée pourraient être interchangeables pour la prévention des maladies cardiovasculaires et la maîtrise de la PA.
Cependant, bien que le comité préfère les agents à action prolongée, il aurait été préférable de suggérer une association en monocomprimé de première intention comprenant un diurétique de type thiazidique à action prolongée. Néanmoins, au Canada, seules deux combinaisons d’inhibiteurs du système rénine-angiotensine et de chlorthalidone ou d’indapamide existent. La première (périndopril/indapamide) est 35 % plus coûteuse que l’association recommandée, et la seconde (azilsartan/chlorthalidone) n’est pas remboursée par la plupart des assureurs publics provinciaux. Si, dans le futur, une association en monocomprimé incluant un ARA à action prolongée et un diurétique de type thiazidique à action prolongée (comme la chlorthalidone ou l’indapamide) devenait économiquement viable au Canada, elle pourrait s’avérer préférable.
Les bêta-bloquants semblent être moins efficaces que d’autres classes d’agents antihypertenseurs pour réduire le risque d’accident vasculaire cérébral et sont plus fréquemment cessés en raison d’événements ou d’effets indésirables. Dans l’ensemble, leur rapport bénéfices-risques est moins favorable, ce qui fait qu’ils ne sont pas recommandés comme traitement de première intention pour l’HTA, sauf en cas d’indication spécifique, comme l’insuffisance cardiaque, l’angine, l’infarctus du myocarde ou la maîtrise de la fréquence cardiaque. En tant qu’option de quatrième intention, les bêta-bloquants se sont montrés moins efficaces pour abaisser la PA que la spironolactone.
Ainsi, une combinaison des trois médicaments de première intention (diurétiques thiazidique/de type thiazidique, IECA/ARA, BCC dihydropyridinique) suivie de la spironolactone devrait être privilégiée avant d’envisager l’utilisation de bêta-bloquants, sauf si une indication particulière pour leur utilisation est présente ou si l’un des médicaments précédents est contre-indiqué ou mal toléré.
Sans une plateforme nationale de fabrication de médicaments solide, le Canada demeurera vulnérable aux pénuries et aux ruptures de stock. Cependant, dans les régions où le guide HEARTS a été mis en place, l’utilisation de protocoles de traitement standardisés n’a pas causé de problèmes d’approvisionnement. Par exemple, dans la région de Kaiser Permanente en Californie du Nord, où les principes du guide HEARTS ont été appliqués pour la première fois, l’utilisation des médicaments recommandés a progressivement augmenté au fil des années. Étant donné que tous les adultes atteints d’HTA ne suivront pas nécessairement l’algorithme suggéré au Canada, le comité prévoit que l’utilisation de l’irbésartan/HCTZ augmentera lentement. De plus, l’utilisation d’un algorithme de traitement standardisé facilite la planification et la prévision d’achats en gros au niveau provincial et territorial. En cas de problèmes d’approvisionnement, d’autres agents figurant sur la liste des alternatives acceptables pourront être utilisés. Hypertension Canada surveillera ces problématiques et ajustera ses algorithmes si nécessaire.
Pour plus de détails, veuillez consulter la politique d’Hypertension Canada sur la gestion des conflits d’intérêts (Annexe 3, disponible uniquement en anglais). Les compagnies pharmaceutiques n’ont joué aucun rôle dans le processus de création de cette ligne directrice. Une attention particulière a été portée afin d’éviter le choix des médicaments susceptibles de poser des problèmes de monopole. Par exemple, le telmisartan/amlodipine est actuellement fabriqué uniquement par un seul fabricant de médicaments génériques.
Lexique
ARA : antagoniste des récepteurs de l’angiotensine II – BCC : bloquants des canaux calciques – HCTZ : hydrochlorothiazide – IECA : inhibiteur de l’enzyme de conversion de l’angiotensine – HTA : hypertension artérielle – PA : pression artérielle – IC : intervalles de confiance – MAPA : monitorage ambulatoire de la pression artérielle – MPAD : mesure de pression artérielle à domicile – MPAC-OS : mesure de la pression artérielle en clinique oscillométrique en série
Hypertension Canada – Site
Définition - Diagnostic - Valeurs
 L’hypertension artérielle ou HTA se définit par une élévation trop importante de pression dans les artères, élévation qui persiste dans le temps.
L’hypertension artérielle ou HTA se définit par une élévation trop importante de pression dans les artères, élévation qui persiste dans le temps.
C’est la maladie chronique la plus fréquente dans le monde.
Un dépistage précoce ainsi qu’une prise en charge permettent de la traiter et d’en éviter les complications.
Méthodes diagnostiques de mesure
 La mesure de la pression artérielle (PA) est l’élément fondamental de la prise en charge de l’hypertension artérielle.
La mesure de la pression artérielle (PA) est l’élément fondamental de la prise en charge de l’hypertension artérielle.
De meilleures connaissances sur les valeurs de la pression artérielle, telles la mesure en clinique et la mesure hors clinique, permettent aux professionnels de la santé de mieux poser un diagnostic et de faire le suivi de leurs patients.
Évaluation de l'adulte atteint d'hypertension artérielle
 Les facteurs de risque, les antécédents pertinents ainsi que certains éléments d’évaluation dont les principaux symptômes et les signes de l’atteinte des organes cibles doivent être pris en compte dès la première visite et lors des visites ultérieures.
Les facteurs de risque, les antécédents pertinents ainsi que certains éléments d’évaluation dont les principaux symptômes et les signes de l’atteinte des organes cibles doivent être pris en compte dès la première visite et lors des visites ultérieures.
En plus, des examens paracliniques effectués lors de la visite initiale et au fil de la prise en charge permettent au médecin de poser les diagnostics appropriés, d’établir le plan de traitement et d’assurer le suivi.
Modifications des habitudes de vie

Certaines habitudes de vie influencent le risque de développer une hypertension artérielle, peuvent en aggraver la sévérité et affecter l’efficacité des traitements pharmacologiques.
L’adoption de saines habitudes de vie peut entraîner une réduction notable de la pression artérielle, en particulier chez les personnes à risque d’hypertension ou déjà hypertendues.
Grâce à la collaboration et à l’expertise des professionnels de la santé, le médecin peut poser un diagnostic précis. Ensuite, des recommandations visant à modifier les habitudes de vie sont proposées au patient, avec un accompagnement assuré par les professionnels compétents, afin de favoriser l’apprentissage, l’enseignement et le suivi de ces changements.
Traitement pharmacologique

Lorsque la modification des habitudes de vie ne diminue pas suffisamment la pression artérielle, un traitement médicamenteux est nécessaire.
Grâce à la grande variété d’antihypertenseurs disponibles, l’hypertension artérielle peut être maîtrisée chez presque tous les patients, mais le traitement doit être adapté à chacun.
Aussi, le traitement est plus efficace lorsque le patient et les professionnels de la santé impliqués collaborent à l’ajustement de la thérapie médicamenteuse et au suivi de la pharmacothérapie.
Ordre des pharmaciens du Québec
![]() Le cadre du « Projet de loi 31 », adopté par l’Assemblée nationale le 18 mars 2020, modifiant principalement la Loi sur la pharmacie, permet aux pharmaciens d’exercer de nouvelles activités.
Le cadre du « Projet de loi 31 », adopté par l’Assemblée nationale le 18 mars 2020, modifiant principalement la Loi sur la pharmacie, permet aux pharmaciens d’exercer de nouvelles activités.
Hypertension artérielle résistante
L’hypertension artérielle résistante et l’hypertension artérielle réfractaire, toutes deux associées à une cause secondaire, sont des concepts importants en pratique médicale qui sont impératifs à identifier.
Urgence hypertensive
L’urgence hypertensive est une condition rare mais potentiellement mortelle que le clinicien doit absolument reconnaître.
Auteur : Sébastien Savard – Néphrologue – Hôtel-Dieu – CHU de Québec
Protocole médical national – INESSS
 L’Institut national d’excellence en santé et en services sociaux (INESSS), en collaboration avec un groupe d’experts, a procédé à la mise à jour du protocole médical national sur l’hypertension artérielle.
L’Institut national d’excellence en santé et en services sociaux (INESSS), en collaboration avec un groupe d’experts, a procédé à la mise à jour du protocole médical national sur l’hypertension artérielle.
Ce protocole médical national concerne la personne de 18 ans et plus atteinte d’hypertension artérielle. La principale modification est de permettre à la personne habilitée d’ajuster à la baisse des antihypertenseurs en cas d’apparition d’effets indésirables ou cliniques importants. L’Institut tient à mentionner l’apport historique des travaux de la Société québécoise d’hypertension artérielle (SQHA) dans les documents relatifs au protocole médical sur l’ajustement de la médication antihypertensive de première intention.
NOUVEAU : Ordonnances individuelles d’ajustement (OIA) et protocoles médicaux nationaux : un processus simplifié
Le processus d’utilisation des OIA faisant référence aux protocoles médicaux nationaux a été revu par le Collège des médecins du Québec (CMQ). Il n’est dorénavant plus nécessaire de compléter les modèles d’OIA de l’INESSS lors d’ajustement de médicaments, comme il était fait précédemment pour l’antibiothérapie. Conséquemment, le modèle d’OAI qui était disponible a été retiré.
Juillet 2019
Collège des médecins du Québec
 Le cadre du « Projet de loi 90 », entré en vigueur en 2003, a introduit la possibilité pour des médecins, tant en établissement qu’au bureau, de faire des ordonnances collectives.
Le cadre du « Projet de loi 90 », entré en vigueur en 2003, a introduit la possibilité pour des médecins, tant en établissement qu’au bureau, de faire des ordonnances collectives.
L’expérience des dernières années a cependant démontré que leur utilisation n’était pas toujours optimale et a révélé certaines difficultés dans leur élaboration et leur application (notamment sur le plan de l’harmonisation des contenus, des pratiques et des niveaux de responsabilité des principaux acteurs concernés). Le Collège des médecins du Québec a donc publié un Guide afin de clarifier ces aspects et a insisté sur l’importance de bien différencier « l’ordonnance individuelle » de « l’ordonnance collective ».
Personnes impliquées dans la prise en charge

De nombreux acteurs jouent un rôle essentiel dans la Prise en charge de l’hypertension artérielle. Les professionnels de la santé impliqués se doivent d’offrir des services et des soins dans la limite de leur champ d’exercices, et ce, selon leur Code des professions respectif.
Formations offertes par la SQHA

La SQHA reconnaît que les professionnels de la santé exerçant au Québec ont reçu une formation initiale solide et qu’ils sont soucieux de maintenir leurs compétences à jour. Par ailleurs, il est souhaitable qu’ils acquièrent des compétences spécifiques au regard de la clientèle atteinte d’hypertension artérielle.
C’est pour cette raison que la SQHA rend disponible une Formation en ligne de 15,5 heures accréditées afin de favoriser le développement et le maintien de leurs connaissances et de leurs habiletés.
Formation en ligne – Inscription
De nouvelles données probantes concernant la prise en charge des adultes atteints d’hypertension artérielle sont constamment disponibles. Consciente des besoins spécifiques des professionnels de la santé oeuvrant en première ligne, la SQHA offre annuellement une Journée de formation clinique leur étant spécifiquement destinée.
Les participants à cette journée auront l’occasion d’entendre des experts présenter les dernières données probantes, mais également les moyens pour les intégrer dans leur pratique. Une attention particulière sera portée aux façons d’y arriver en équipe et en collaboration avec les patients et leur famille.
Prise en charge de l’hypertension artérielle : grossesse et post-partum
- Introduction
- Définitions
Classification
Facteurs de risque
Risque de récidive - Hypertension artérielle chronique (préexistante)
- Hypertension artérielle gestationnelle
- Prééclampsie
- Mesure de la pression artérielle
- Modifications des habitudes de vie
- Traitement pharmacologique
- Post-partum
- Vignettes cliniques
Questions et réponses
- Messages clés pour les professionnels
- Questions fréquentes et réponses proposées
- Lignes directrices canadiennes 2025
- Terminologie de l’avancée d’une grossesse
Calculs
Tableau de correspondance - Témoignages de personnes hypertendues
Introduction

Troubles hypertensifs de la grossesse
L’hypertension artérielle en cours de grossesse, trouble fréquent qui touche 7 % des grossesses au Canada, nécessite une prise en charge efficace afin de réduire les complications tant chez la mère que chez le foetus et le nouveau-né.
Les troubles hypertensifs de la grossesse (THG) constituent l’une des principales causes de mortalité et de morbidité maternelles et périnatales.
Cette section est destinée aux professionnels de la santé oeuvrant en première ligne, qui souhaitent développer une vision globale des soins auprès des femmes :
- qui prévoient une grossesse et sont à risque de THG
- enceintes et présentent soit un risque de THG ou soit une élévation de la pression artérielle
- en post-partum pour suivre et évaluer un THG après l’accouchement
- en post-partum et qui prévoient une prochaine grossesse après avoir eu un THG
Anne-Marie Côté – Néphrologue – Médecine obstétricale – CIUSSS de l’Estrie – CHUS
Membre de comités de guide de pratique clinique sur Hypertension et grossesse :
SOGC (2022) – Hypertension Canada (2018-2020) – Canadian Postpartum Clinical Network (2024) Fleurimont – CHUS
Rédaction et édition : France Boulianne inf, BSc – Directrice générale SQHA
Définitions, classification, facteurs de risque, risque de récidive
 L’hypertension artérielle peut être présente avant la grossesse ou apparaître durant la gestation. Dans les deux cas, des complications peuvent en découler.
L’hypertension artérielle peut être présente avant la grossesse ou apparaître durant la gestation. Dans les deux cas, des complications peuvent en découler.
Il est donc important de bien en connaître la définition, la classification ainsi que les facteurs de risque associés.
Hypertension artérielle chronique (préexistante)
Pour se préparer à une grossesse de façon optimale, la femme atteinte d’hypertension artérielle doit informer son médecin de son désir de grossesse plusieurs mois à l’avance.
Lors d’un début de grossesse, la femme atteinte d’hypertension artérielle doit impérativement prévenir son médecin.
L’hypertension et la grossesse nécessitent une adaptation du traitement.
Hypertension artérielle gestationnelle
 L’hypertension artérielle gestationnelle se déclare après 20 ou en post-partum et disparaît à l’intérieur de six semaines post-partum.
L’hypertension artérielle gestationnelle se déclare après 20 ou en post-partum et disparaît à l’intérieur de six semaines post-partum.
Il s’agit de la forme la plus fréquente d’hypertension en grossesse, apparaissant dans 5 à 6 % des grossesses.
L’hypertension gestationnelle peut évoluer vers une prééclampsie, surtout si elle présente avant 34 semaines.
Prééclampsie

La prééclampsie est une maladie qui arrive seulement durant la grossesse (par définition après 20 semaines) ou dans les premières journées après l’accouchement.
C’est une complication potentiellement grave caractérisée par l’hypertension artérielle et la présence de protéines dans l’urine. L’hypertension peut également s’accompagner de symptômes (ex. : céphalée, scotome, douleur abdominale haute, convulsion) et/ou de résultats anormaux des prises de sang.
La cause exacte demeure inconnue, mais l’on croit qu’elle commence par un mauvais développement des vaisseaux sanguins du placenta.
Le seul traitement contre la prééclamsie est l’accouchement, de sorte que cette complication peut être particulièrement difficile à gérer si elle est diagnostiquée tôt dans la grossesse compte tenu des enjeux liés à la prématurité.
Mesure de la pression artérielle

La pression artérielle (PA) doit être systématiquement mesurée lors de toutes les consultations prénatales.
Modifications des habitudes de vie

Mis à part l’hérédité, plusieurs facteurs de risque pour l’hypertension artérielle et les maladies cardiovasculaires sont modifiables.
En modifiant précocément certaines habitudes de vie, il est possible de prévenir et de ralentir la maladie cardiovasculaire et ses conséquences dans 80 % des cas.
Traitement pharmacologique

Un traitement antihypertenseur est recommandé pour les femmes enceintes ayant une pression artérielle systolique (PAS) moyenne de ≥ 140 mm Hg ou une pression artérielle diastolique (PAD) ≥ 90 mm Hg, quel que soit le trouble hypertensif de la grossesse (THG).
Post-partum

La période s’étendant de l’accouchement jusqu’à la réapparition des règles se nomme post-partum.
En pratique, le post-partum désigne les 6 semaines suivant l’accouchement, et représente une période physiologique tampon entre l’état gravide et non-enceinte.
Vignettes cliniques

1. Hypertension artérielle préexistante au 1er trimestre
Justine, âgée de 30 ans, est évaluée pour HTA en grossesse.
Elle est actuellement à 10 semaines d’aménorrhée.
La liste de sa médication est la suivante :
- labétalol 200 mg 1 co bid
- multivitamine prénatale 1 co die
Elle mesure sa PA à domicile environ une fois par semaine et sa PA moyenne est à 130/80 mm Hg.

2. Hypertension artérielle gestationnelle
Camille se présente à son suivi de grossesse anténatal.
Elle est actuellement à 32 semaines d’aménorrhée.
Lors du rendez-vous, sa 1re PA est à 148/96, puis à 144/92 et la 3e à 146/92 mm Hg.

3. Prééclampsie
Catherine téléphone à la clinique de suivi de grossesse, car elle est inquiète de sa pression artérielle élevée.
Elle est actuellement à 36 semaines d’aménorrhée.
La liste de sa médication est la suivante :
- multivitamine prénatale 1 co die
- sulfate ferreux 1 co die
- labétalol 200 mg 1 co bid
Elle mesure sa PA à domicile tous les jours depuis qu’elle a eu un diagnostic d’hypertension gestationnel.

4. Hypertension en post-partum
Il y a 3 jours, Jessica a eu un accouchement vaginal sans complication à 38 semaines d’aménorrhée. Sa grossesse s’est bien déroulée.
Maintenant, elle note de l’enflure des jambes. Elle vérifie sa pression artérielle à domicile : 150/94, 154/96, 148/94 mm Hg.
Messages clés pour les professionnels

- Les troubles hypertensifs de la grossesse (THG) demeurent l’une des plus importantes causes de mortalité et morbidité maternelles et périnatales. Il est nécessaire de les surveiller pour rapidement détecter toute détérioration et assurer un traitement optimal et adapté selon l’âge gestationnel de la patiente.
- La prééclampsie avant terme peut être évitée par un traitement prophylactique d’acide acétylsalicylique à faible dose instauré avant 16 semaines d’aménorrhée.
- Les troubles hypertensifs de la grossesse, en particulier la prééclampsie, sont associés à une augmentation du risque à long terme d’hypertension maternelle et de maladies cardiovasculaires.
- La consultation préconceptionelle est un bon moment pour informer les femmes hypertendues sur le risque pendant la grossesse, les approches pour diminuer le risque de prééclampsie et le choix d’un agent antihypertenseur. Il s’agit aussi du moment idéal pour compléter le bilan des causes secondaires d’hypertension artérielle s’il y a lieu.
Questions fréquentes et réponses proposées

La grossesse est une période de changements importants, particulièrement si la femme enceinte présente, en plus, de l’hypertension artérielle. Une panoplie de questions lui vient en tête.
Voici donc un palmarès de questions fréquentes et de réponses proposées qui peuvent aider les professionnels de la santé à répondre simplement à ces inquiétudes.
Lignes directrices canadiennes
 Les lignes directrices 2018 d’Hypertension Canada pour la prise en charge de l’hypertension durant la grossesse fournissent des conseils fondés sur des données probantes aux professionnels de la santé et aux patientes.
Les lignes directrices 2018 d’Hypertension Canada pour la prise en charge de l’hypertension durant la grossesse fournissent des conseils fondés sur des données probantes aux professionnels de la santé et aux patientes.
En effet, en raison de l’importance de ces lignes directrices, un partenariat avait été établi entre Hypertension Canada et la Société des obstétriciens et gynécologues du Canada (SOGC) afin d’améliorer la prise en charge des femmes hypertendues durant la grossesse.
Le contenu de ces lignes directrices se retrouvent dans un article publié (en anglais) par le Canadian Journal of Cardiology.
Lors de la parution du document d’Hypertension Canada : Hypertension 2020 – 2022 – Points saillants portant sur la prévention, le diagnostic et le traitement de l’hypertension artérielle ainsi que sur l’évaluation des risques, il est mentionné en page 2 :
…Il faudrait envisager, en cas de nouveau diagnostic d’hypertension artérielle, la possibilité de grossesse chez toutes les femmes en âge de procréer, ainsi que durant le suivi.
En effet, certains médicaments utilisés dans le traitement de l’hypertension (ex. : les inhibiteurs de l’ECA et les antagonistes des récepteurs de l’angiotensine) sont contre-indiqués en cas de grossesse; c’est pourquoi il est important d’envisager cette possibilité dans ce groupe de femmes.
Les praticiens devraient conseiller les femmes concernées avant qu’elles deviennent enceintes, et vérifier la présence possible de grossesse possible à intervalles réguliers chez celles en âge de procréer, traitées pour de l’hypertension artérielle…
Le contenu de la Directive clinique (no. 426) concernant le diagnostic, l’évaluation et la prise en charge des troubles hypertensifs de la grossesse, la prédiction et la prévention de la prééclampsie, ainsi que les soins post-partum des femmes avec antécédent de troubles hypertensifs se retrouve dans un article publié en 2022 par le Journal d’obstétrique et gynécologie du Canada (JOGC).
Seuls les membres de la Société des obstétriciens et gynécologues du Canada peuvent avoir accès au document complet sans frais
Note : les lignes directrices visent à fournir un cadre pour les soins fondés sur des données probantes mais ne doivent pas remplacer le jugement clinique.
Terminologie de l'avancée d'une grossesse, calculs et tableau de correspondance
Terminologie
Lors d’une grossesse, les professionnels de santé s’expriment généralement en semaines d’aménorrhée (SA) ou semaines d’absence de règles.
Dans le cas de cycles réguliers et de longueur minimale (28 jours), les dernières règles surviennent environ deux semaines avant l’ovulation ; il s’agit des semaines de grossesse (SG).
Quant aux mois, il s’agit toujours de mois de grossesse.
Calculs pour connaître le nombre de SA
Il faut ajouter 2 semaines aux semaines de grossesse (SG) :
- SA = SG + 2
Un accouchement à terme survient donc à 41 SA.
TABLEAU DE CORRESPONDANCE SUR LA BASE D’UNE OVULATION AU 14e JOUR D’UN CYCLE DE 28 JOURS
| Trimestres de grossesse | Mois de grossesse | Semaines d’aménorrhée (SA) | Semaines de grossesse (SG) |
|---|---|---|---|
| 1er trimestre | 1er mois | 3 4 5 6 |
1 2 3 4 |
| 2e mois | 7 8 9 10 11 |
5 6 7 8 9 |
|
| 3e mois | 12 13 14 15 |
10 11 12 13 |
|
| 2e trimestre | 4e mois | 16 17 18 19 |
14 15 16 17 |
| 5e mois | 20 21 22 23 24 |
18 19 20 21 22 |
|
| 6e mois | 25 26 27 28 |
23 24 25 26 |
|
| 3e trimestre | 7e mois | 29 30 31 32 |
27 28 29 30 |
| 8e mois | 33 34 35 36 |
31 32 33 34 |
|
| 9e mois | 37 38 39 40 41 |
35 36 37 38 39 |
Témoignages de personnes hypertendues
L’hypertension artérielle peut être diagnostiquée non seulement chez les adultes et les personnes âgées, mais également chez les enfants, les adolescents, ainsi que chez les femmes enceintes et en post-partum.
L’expérience humaine face à ce « tueur silencieux » est d’une grande importance…

Elena P.
61 ans

Pénélope P. et Océane P.
28 ans et 5 mois

Sylvie B.
61 ans

Gilbert V.
64 ans

M.Guilain
57 ans
Prise en charge des enfants et Adolescents atteints d’hypertension artérielle
Introduction

Hypertension artérielle chez l’enfant et l’adolescent
De 2 % à 5 % des enfants souffrent d’hypertension artérielle, souvent non diagnostiquée.
Sachant que l’hypertension artérielle constitue un facteur de risque de maladies cardiovasculaires et que ces jeunes hypertendus peuvent présenter des signes d’atteinte des organes cibles, il est essentiel de poser un diagnostic précoce.
Anne Fournier – Cardiologue pédiatre – CHU Sainte-Justine
Responsable des Lignes directrices d’Hypertension Canada – section Hypertension et pédiatrie
Rédaction et édition : France Boulianne inf, BSc – DG SQHA
Définition et diagnostic
 Un jeune sur quatre présente un excès de poids (embonpoint ou obésité) qui entraîne un risque accru d’hypertension artérielle.
Un jeune sur quatre présente un excès de poids (embonpoint ou obésité) qui entraîne un risque accru d’hypertension artérielle.
La pression artérielle pendant l’enfance est corrélée avec celle à l’âge adulte.
Mesure de la pression artérielle
 Une approche standardisée de la mesure de la pression artérielle est préconisée, car plusieurs éléments peuvent compromettre les résultats, notamment un brassard trop petit ou trop grand ou un enfant trop agité. La mesure peut être faite avec un manomètre anéroïde ou un moniteur oscillométrique.Contrairement à ce qui est conseillé chez l’adulte, chez qui on recommande de se servir seulement des valeurs oscillométriques, les valeurs obtenues par cette méthode chez l’enfant doivent être confirmées à l’auscultation. En effet, les valeurs normales de référence encore utilisées actuellement ont été définies par cette dernière méthode.
Une approche standardisée de la mesure de la pression artérielle est préconisée, car plusieurs éléments peuvent compromettre les résultats, notamment un brassard trop petit ou trop grand ou un enfant trop agité. La mesure peut être faite avec un manomètre anéroïde ou un moniteur oscillométrique.Contrairement à ce qui est conseillé chez l’adulte, chez qui on recommande de se servir seulement des valeurs oscillométriques, les valeurs obtenues par cette méthode chez l’enfant doivent être confirmées à l’auscultation. En effet, les valeurs normales de référence encore utilisées actuellement ont été définies par cette dernière méthode.Mesure en clinique – Approche standardisée
- Une semaine avant la mesure de la pression artérielle, l’enfant ou l’adolescent doit éviter la prise de stimulants.
- Au moment de l’évaluation, avant la mesure de la pression artérielle, il doit être assis, avec le dos appuyé, dans un endroit calme durant 5 minutes.
- S’il est jeune, la collaboration des parents est souvent nécessaire.
- Il doit éviter de pleurer, de rire ou de parler.
- Il est recommandé de mesurer la pression artérielle au bras droit, car la présence d’une coarctation de l’aorte peut entraîner un résultat faussement bas si la mesure est faite au bras gauche.
- Il faut utiliser un brassard dont la largeur de la chambre à air couvre au moins 40 % du bras et la longueur, de 80 % à 100 % de la circonférence du bras.
- pour des mesures précises, différentes grandeurs de brassards adultes et pédiatriques doivent être disponibles.
- Le bras doit être dénudé et supporté.
- Le brassard doit se trouver à la hauteur du cœur.
MPAC – oscillométrique (mesure de pression artérielle en clinique – oscillométrique)
-
- La mesure doit être effectuée au moyen d’un appareil oscillométrique
- Il y a des avantages multiples par rapport à la méthode auscultatoire :
- facile à utiliser, rapide, simple
- meilleure précision et reproductibilité
- réduit l’effet « sarrau blanc » lorsque l’appareil effectue des mesures en série en l’absence d’un observateur
- l’appareil utilisé doit être validé
Des valeurs élevées obtenues par une mesure oscillométrique doivent être confirmées par une mesure auscultatoire.
MPAC – auscultatoire (mesure de pression artérielle en clinique – auscultatoire)
-
-
- La pression doit être augmentée rapidement à 30 mm Hg au-dessus du niveau auquel le pouls radial disparaît.
- Le stéthoscope doit être placé sous le bord inférieur du brassard et au-dessus de la fosse antécubitale. La cloche ou le diaphragme du stéthoscope doit être déposé sans force et avec stabilité au-dessus de l’artère humérale (brachiale).
- La valve de contrôle doit être ouverte de sorte que le dégonflement du brassard soit approximativement de 2 mm Hg par battement cardiaque.
- La pression systolique, soit la première apparition d’un son clair (1er bruit de Korotkoff) et la pression diastolique, soit la valeur à laquelle les sons disparaissent (5e bruit de Korotkoff) doivent être notées :
- chez certains enfants, les bruits de Korotkoff peuvent être entendus jusqu’à 0 mm Hg. Par conséquent, la pression à laquelle les sons s’assourdissent est utilisée comme pression diastolique (4e bruit de Korotkoff).
- La valeur de la pression artérielle à retenir est arrondie à 2 mm Hg sur le manomètre.
-
MAPA (monitorage ambulatoire de pression artérielle)
Chez l’enfant dont la pression est élevée en clinique, le MAPA permet de repérer notamment le syndrome de la blouse blanche, présent dans plus de 40 % des cas.
Son diagnostic peut éviter des examens et des coûts inutiles. Cependant, cette entité n’est probablement pas toujours bénigne. La masse du ventricule gauche indexée est augmentée chez certains enfants atteints de ce syndrome.
Le MAPA permet également de détecter l’hypertension artérielle masquée, qui peut toucher environ 10 % des enfants dirigés en spécialité et qui peut être plus commune chez les jeunes obèses.
Les valeurs obtenues par un MAPA doivent être interprétées en fonction des valeurs normales des enfants de 5 ans et plus mesurant au moins 120 cm.
Le recours au MAPA devrait être guidé par un spécialiste qui connaît bien l’hypertension pédiatrique. En outre, les cliniciens devraient employer des appareils validés spécifiquement chez l’enfant à l’aide de protocoles établis.
Mesure de la pression artérielle chez l’enfant et l’adolescent
AFFICHE À TÉLÉCHARGER OU À IMPRIMER (8 ½” X 12”)
Tensiomètres validés pour la mesure de la pression artérielle chez les enfants
Hypertension Canada, organisme indépendant reconnu pour l’évaluation et la validation de la fiabilité et de la précision des tensiomètres, n’a pas encore examiné les modèles conçus pour les enfants. C’est pourquoi nous vous proposons une liste d’appareils validés par la Société européenne d’hypertension, la Société internationale d’hypertension, ainsi que par la Ligne mondiale d’hypertension.
Veuillez noter que certains des modèles mentionnés pourraient ne pas être disponibles au Canada.
Évaluation de l'enfant ou de l'adolescent chez qui une hypertension artérielle est soupçonnée ou diagnostiquée
 En cas d’hypertension de stade 1, les mesures de la pression artérielle doivent être répétées à deux autres reprises au cours du mois. Si l’hypertension est confirmée, une évaluation et/ou une orientation appropriée en spécialité doivent avoir lieu au cours du mois.
En cas d’hypertension de stade 1, les mesures de la pression artérielle doivent être répétées à deux autres reprises au cours du mois. Si l’hypertension est confirmée, une évaluation et/ou une orientation appropriée en spécialité doivent avoir lieu au cours du mois.
- Chez les jeunes de plus de 10 ans, l’hypertension primaire est beaucoup plus fréquente, particulièrement si l’enfant a un excès de poids et/ou des antécédents familiaux d’hypertension artérielle.
Si l’hypertension est de stade 2, l’enfant ou l’adolescent doit être dirigé rapidement en spécialité pour une évaluation et un traitement.
-
-
-
-
- Chez plus de 80 % des enfants de moins de 6 ans atteints d’hypertension artérielle, la cause est attribuable à une néphropathie (ex.: insuffisance rénale chronique, cicatrices rénales parenchymateuses, glomérulonéphrite, polykystose rénale).
- Chez 10 % d’entre eux, l’hypertension est causée par un problème rénovasculaire.
-
-
-
Lorsqu’un diagnostic d’hypertension est soupçonné chez un enfant ou un adolescent, les antécédents médicaux liés à l’hypertension doivent être vérifiés et un examen physique, accompagné d’examens paracliniques spécifiques doivent être faits.
Anamnèse
Symptômes
-
-
- Hypertension
- Maladie sous-jacente*
-
Antécédents médicaux
-
-
- Cause sous-jacente*, notamment l’évolution néonatale
- Facteurs de risque cardiovasculaire, y compris la sédentarité, le tabagisme et l’alimentation
- Antécédents familiaux
-
Examen physique
-
- Taille, poids et indice de masse corporelle
- Signes vitaux, dont pression artérielle aux membres supérieurs et inférieurs (dépistage de la coarctation de l’aorte)
- Évaluation des signes d’atteinte des organes cibles : fond d’œil, appareil cardiovasculaire et système nerveux
- Évaluation des signes de causes sous-jacentes d’hypertension*
* Éléments à évaluer : reins, appareil cardiovasculaire, système endocrinien et système nerveux ainsi que prise de drogues ou de médicaments et troubles du sommeil de l’enfant.
Examens paracliniques
Les facteurs de risque cardiovasculaire doivent être évalués chez l’enfant et l’adolescent hypertendus.
Tests de laboratoire pour l’investigation :
- sodium, potassium, chlorure, CO2 total et créatinine
- analyse d’urine
- échographie rénale
Tests de laboratoire pour l’évaluation du risque cardiovasculaire :
- glycémie à jeun1
- cholestérol total, cholestérol HDL, cholestérol LDL, cholestérol non HDL et triglycérides
1 Le dépistage du diabète chez l’enfant se fait selon les recommandations de Diabète Canada.
Tests pour l’évaluation de l’atteinte des organes cibles :
- échocardiogramme (qui doit inclure des mesures de l’indice de masse ventriculaire gauche systolique et diastolique et une évaluation de la crosse aortique)2
- fond d’oeil3
- ratio albumine/créatinine (sur la première miction du matin)
2 L’hypertrophie du ventricule gauche est présente chez 40 % des enfants atteints d’hypertension artérielle.
3 Une étude chez des enfants de 6 à 8 ans a révélé des rétrécissements plus marqués des artérioles de la rétine chez les jeunes dont la pression artérielle se trouve dans le quartile supérieur (le dernier quart, soit au-delà du 75e percentile).
Modifications des habitudes de vie
 Le facteur de risque le plus fréquent pour l’hypertension artérielle est l’embonpoint ou l’obésité.
Le facteur de risque le plus fréquent pour l’hypertension artérielle est l’embonpoint ou l’obésité.
Un poids santé (percentile de l’indice de masse corporelle : < 85e) est recommandé pour prévenir et réduire l’hypertension artérielle.
Lors des visites médicales de routine :
-
-
- la taille et le poids doivent être mesurés et l’indice de masse corporelle calculé pour tous les enfants
-
Alimentation
Pour les enfants et les adolescents avec embonpoint ou obésité, l’objectif est de réduire leur surplus de poids ou de limiter la prise de poids par la prévention.

À recommander :
- fruits
- légumes
- aliments riches en fibres
À réduire ou à éviter :
- boissons sucrées
- boissons dites « énergisantes »
- aliments riches en sel
Une approche multidisciplinaire (pédiatre, nutritionniste, psychologue, travailleuse sociale, infirmière) peut être pertinente pour prendre en charge certains enfants ou adolescents aux prises avec un excès pondéral.
 Activité physique
Activité physique
Une augmentation de l’activité physique doit être aussi proposée.
À recommander :
- une heure d’activité physique d’intensité modérée à vigoureuse tous les jours
- une limite de deux heures par jour de temps de loisir passé devant un écran
Une implication par l’ensemble de la famille est incontestablement un gage de succès pour augmenter les chances de modifier les habitudes de vie de l’enfant.
Traitement pharmacologique
 Indications
Indications
Un traitement pharmacologique doit être amorcé afin de normaliser la pression artérielle lorsque :
-
-
- une HTA symptomatique
- une atteinte d’organes cibles
- une HTA de stade 2
- une PA ≥ 90e percentile associée à un diabète de type 1 ou 2, à une maladie rénale chronique ou à une insuffisance cardiaque
- une HTA persistante de stade 1, sans atteinte des organes cibles, qui persiste (≥ 6 mois) malgré un changement des habitudes de vie
-
S’il s’agit d’une HTA secondaire confirmée, la cause doit être traitée et un traitement spécifique de la maladie sous-jacente doit être initié par un spécialiste en HTA pédiatrique.
Choix du traitement
Le traitement de première intention doit être une monothérapie.
-
-
- Les monothérapies recommandées sont :
- un inhibiteur de l’enzyme de conversion de l’angiotensine (IECA)
- un antagoniste des récepteurs de l’angiotensine (ARA)
- un bloquant des canaux calciques de type dihydropyridinique à longue durée d’action (BCC DHP)
- Alternativement :
- un bêtabloquant (BB) bien qu’il soit moins indiqué en raison du profil d’effets indésirables chez les enfants
- Les monothérapies recommandées sont :
S’il y a présence d’effets indésirables, un autre médicament doit être prescrit provenant, de préférence, de la liste des 3 premières monothérapies recommandées.
-
Si les objectifs de PA ne sont pas atteints avec une monothérapie à dose standard pendant ≥ 6 mois, les enfants et les adolescents doivent être dirigés vers un spécialiste en hypertension pédiatrique.
Clientèles particulières : agents non recommandés en première intention
-
-
- les IECA et les ARA chez les enfants ou adolescents de race noire
- les BB chez les enfants ou adolescents souffrant d’asthme, de diabète (type 1 ou 2) et chez les athlètes de haut niveau
-
Objectif de traitement
L’objectif du traitement est l’atteinte d’une PA systolique et diastolique et/ou un MAPA mesurée en clinique et/ou mesurée à l’aide MAPA inférieure au 95e percentile ou inférieure au 90e percentile chez les enfants ou les adolescents présentant des facteurs de risque ou atteinte des organes cibles.
Situations cliniques


Arthur, 13 ans, est évalué pour un déficit d’attention. Une prescription de psychostimulant est envisagée, mais sa pression artérielle est de 134/86 mm Hg.Il pèse 66 kg (95e percentile) et mesure 159 cm (50e percentile). Son indice de masse corporelle (IMC) est de 26,1 kg/m2.La moyenne de trois mesures de pression artérielle en dedans d’un mois, à 132/82 mm Hg, est anormale et correspond à une hypertension de stade 1.En effet, les valeurs supérieures ou égales au 95e percentile (stade 1) pour un garçon de 13 ans, dont la taille est au 50e percentile, sont de 125/78 mm Hg.Ses résultats aux examens de laboratoire courants se sont révélés normaux. Arthur souffre donc d’hypertension artérielle primaire de stade 1. Par la suite, il a réussi à perdre du poids en augmentant ses activités physiques, et sa pression s’est normalisée. Il a pu commencer à prendre un psychostimulant sous surveillance étroite de sa pression artérielle.Étant donné son âge, Arthur aurait pu bénéficier d’un MAPA.
Exemple : Arthur
| Âge | Percentile de pression artérielle | Pression artérielle systolique (PAS) mm Hg |
Pression artérielle diastolique (PAD) mm Hg |
|||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Percentile de taille ou mesure de taille | Percentile de taille ou mesure de taille | |||||||||||||||
| 5 % | 10 % | 25 % | 50 % | 75 % | 90 % | 95 % | 5 % | 10 % | 25 % | 50 % | 75 % | 90 % | 95 % | |||
| 13 ans | Taille (po) | 57,9 | 59,1 | 61 | 63,1 | 65,2 | 67,1 | 68,3 | 57,9 | 59,1 | 61 | 63,1 | 65,2 | 67,1 | 68,3 | |
| Taille (cm) | 147 | 150 | 154,9 | 160,3 | 165,7 | 170,5 | 173,4 | 147 | 150 | 154,9 | 160,3 | 165,7 | 170,5 | 173,4 | ||
| 50ᵉ | 103 | 104 | 105 | 108 | 110 | 111 | 112 | 60 | 60 | 61 | 62 | 63 | 64 | 65 | ||
| 90ᵉ | 115 | 116 | 118 | 121 | 124 | 126 | 126 | 74 | 74 | 74 | 75 | 76 | 77 | 77 | ||
| 95ᵉ | 119 | 120 | 122 | 125 | 128 | 130 | 131 | 78 | 78 | 78 | 78 | 80 | 81 | 81 | ||
| 95ᵉ + 12 mm Hg | 131 | 132 | 134 | 137 | 140 | 142 | 143 | 90 | 90 | 90 | 90 | 92 | 93 | 93 | ||
Messages clés

-
-
- La pression artérielle doit être mesurée de façon systématique dès l’âge de 3 ans
- L’utilisation d’appareils validés est recommandée
- Depuis 2020, en alternative aux valeurs traditionnelles de référence, des seuils diagnostiques simplifiés (méthode nouvelle) peuvent être utilisés pour diagnostiquer l’hypertension artérielle chez les enfants et les adolescents
- Les valeurs de référence (méthode traditionnelle) qui varient selon le sexe, l’âge et la taille de l’enfant ou de l’adolescent : des grilles de valeurs doivent être utilisées
- L’interprétation des valeurs de pression artérielle (PA) doit se faire selon les données normatives pédiatriques appropriés (méthodes nouvelle ou traditionnelle)
- Lorsque l’hypertension artérielle est confirmée, une évaluation échocardiographique de routine doit être effectuée et les facteurs de risque cardiovasculaire doivent être recherchés à l’aide de tests de laboratoire adéquats
- L’atteinte d’un poids santé et une augmentation de l’activité physique constituent les bases du traitement de l’hypertension artérielle chez les enfants et les adolescents
- Une cause secondaire d’hypertension secondaire doit être recherchée avant l’introduction d’un traitement pharmacologique chez les enfants ou adolescents présentant une hypertension symptomatique, une atteinte des organes cibles, des comorbidités, une hypertension persistante ou de stade 2
- Le traitement de première ligne doit être une monothérapie, avec un IECA ou un ARA ou un BCC DHP à longue durée d’action, à l’exception de clientèles particulières :
- les IECA et les ARA chez les enfants ou adolescents de race noire
- les BB chez les enfants ou adolescents souffrant d’asthme, de diabète (type 1 ou 2) et chez les athlètes de haut niveau
- L’objectif du traitement est l’atteinte d’une PA systolique et diastolique et/ou un MAPA mesurée en clinique et/ou mesurée à l’aide d’un MAPA inférieure au 95e percentile ou inférieure au 90e percentile chez les enfants ou adolescents présentant des facteurs de risque ou une atteinte des organes cibles
- Les cas complexes doivent être dirigés vers un spécialiste en hypertension pédiatrique
-
Lignes directrices - Hypertension Canada

Les lignes directrices 2020 d’Hypertension Canada pour la prévention, le diagnostic, l’évaluation des risques et le traitement de l’hypertension chez les enfants fournissent des conseils complets et fondés sur des données probantes aux professionnels de la santé et aux patients.
Le contenu de ces lignes directrices se retrouvent dans un article publié (en anglais) par le Canadian Journal of Cardiology.
Rabi DM, McBrien KA, Sapir-Pichhadze R, Nakhla M et al. Hypertension Canada’s 2020 Comprehensive Guidelines for the Prevention, Diagnosis, Risk Assessment, and Treatment of Hypertension in Adults and Children. Can J Cardiol. 2020 May;36(5):596-624.

 PRISE EN CHARGE DES ADULTES ATTEINTS D’HYPERTENSION ARTÉRIELLE
PRISE EN CHARGE DES ADULTES ATTEINTS D’HYPERTENSION ARTÉRIELLE PRISE EN CHARGE DE L’HYPERTENSION ARTÉRIELLE DURANT LA GROSSESSE ET LE POST-PARTUM
PRISE EN CHARGE DE L’HYPERTENSION ARTÉRIELLE DURANT LA GROSSESSE ET LE POST-PARTUM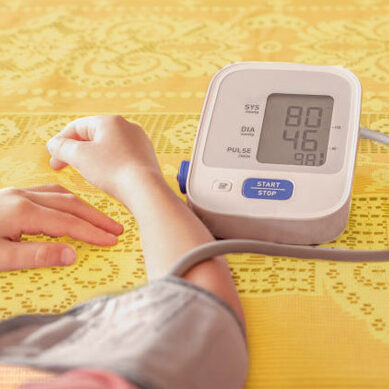 PRISE EN CHARGE DES ENFANTS ET ADOLESCENTS ATTEINTS D’HYPERTENSION ARTÉRIELLE
PRISE EN CHARGE DES ENFANTS ET ADOLESCENTS ATTEINTS D’HYPERTENSION ARTÉRIELLE
