HYPERTENSION ARTÉRIELLE RÉSISTANTE
Cette section permettra aux médecins concernés de :
- diagnostiquer une hypertension résistante
- prescrire l’évaluation appropriée afin d’éliminer une cause secondaire
- sélectionner le traitement adéquat et séquentiel du patient souffrant d’hypertension résistante
- orienter en spécialité au moment opportun
Ces sujets ont fait l’objet de recommandations d’Hypertension Canada pour la première fois en 2020.
| Hypertension artérielle résistante | Hypertension artérielle réfractaire | |
|---|---|---|
Définitions |
Pression artérielle non à la cible | Pression artérielle non à la cible |
| Sous une trithérapie à dose optimale tolérée incluant un diurétique (depuis au moins 4 semaines) | HTA résistante à une pentathérapie maximale (5 anti-HTA ou plus avec mécanismes d’action synergiques incluant un thiazidique apparenté et un bloqueur du récepteur minéralocorticoïde) | |
| Confirmée par des mesures hors de la clinique (MAPA ou automesure) | Confirmée par des mesures hors de la clinique (MAPA ou automesure) | |
| Suppose une prise rigoureuse de la médication prescrite (fidélité thérapeutique) | Suppose une prise rigoureuse de la médication prescrite (fidélité thérapeutique) | |
| Sous les soins d’un spécialiste en HTA pendant au moins 6 mois | ||
Prévalence |
Concernerait 10 à 30 % des hypertendus | Concernerait 5 à 10 % des hypertendus résistants |
| Facteurs de risque : âge avancé – obésité – insuffisance rénale chronique – race noire – pression artérielle (PA) initiale élevée – nombre d’agents antihypertenseurs |
Incidence cardiovasculaire
Augmentation de la prévalence d’atteinte des organes cibles et de l’incidence d’AVC de près de 50 % sur une période de 3,8 ans par rapport aux patients dont l’HTA est bien maîtrisée.
Risque relatif d’événement cardiovasculaire majeur entre 1,5 et 3,25 selon les études.
Daugherty SL et al., Incidence and Prognosis of Resistant Hypertension in hypertensive patients. Circulation. 2012;125:1635-1642
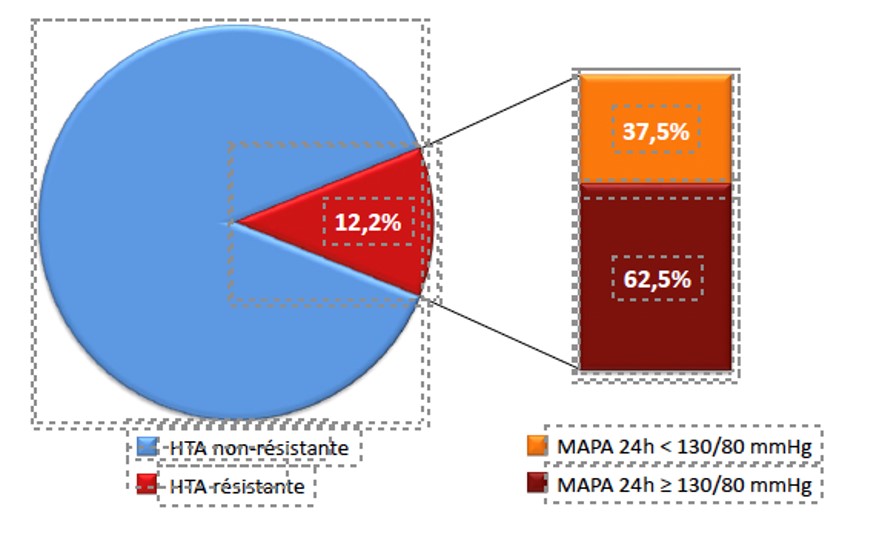
Haute prévalence d’hypertension artérielle secondaire
50 % des patients avec HTA résistante ont une HTA secondaire après exclusion du phénomène de la blouse blanche (sarrau blanc) et de la non observance.
Azizi M et al. Lancet 2015;385:1957-1965
24 % ont une maladie rénovasculaire
20 % ont un hyperaldostéronisme primaire
4 % ont un phéochromocytome
Carey RM et al. Hypertension 2018;72:e53-e90
Approche clinique du patient avec hypertension artérielle qui semble résistante
- S’assurer de la fidélité médicamenteuse
- Optimiser la thérapie antihypertensive
- Optimiser la dose et utiliser des agents couvrant les 24 heures
- Privilégier les diurétiques apparentés aux thiazides à longue durée d’action (chlorthalidone, indapamide)
- Favoriser les associations en monocomprimés (améliore la fidélité au traitement)
- Exclure une HTA du sarrau blanc (MAPA ou MPAD)
- Rechercher des facteurs favorisant la résistance
- Médicaments (AINS, cortico, décongestionnants, cocaïne…)
- Douleur chronique, anxiété, dépression
- Consommation abusive d’alcool
- Consommation hypersodée
SUBSTANCES POUVANT AUGMENTER
LA PRESSION ARTÉRIELLETABLEAU II
- Anti-inflammatoires non stéroïdiens (AINS)
- Glucocorticoïdes
- Contraceptifs oraux oestrogéniques
- Vasoconstricteurs nasaux
- Agents stimulant l’érythropoïèse (EPO, darbopoïétine)
- Inhibiteurs de la calcineurine (cyclosporine, tacrolimus)
- Anti-angiogéniques (sunitinib, sorafénib, bévacizumab)
- Inhibiteur de la biosynthèse des androgènes (abiratérone)
- Inhibiteurs de la monoamine-oxydase (IMAO)
- Drogues (cocaïne, amphétamines, PCP, etc.)
- Produits naturels: arnica, éphédra, ginkgo biloba, ginseng, guarana, millepertuis, yohimbine, etc.
- Aliments: réglisse noire, sodium
Le Médecin du Québec, volume 55, numéro 12, décembre 2020
Message clé
Si, après la vérification de tous les critères, l’HTA s’avère résistante, diriger le patient en spécialité pour :
- Rechercher une hypertension artérielle secondaire (et la traiter au besoin)
- Adapter la thérapie antihypertensive
Causes d’hypertension artérielle secondaire
Référence en spécialité – Recherche d’hypertension artérielle secondaire
- Hyperaldostéronisme primaire
- Phéochromocytome / paragangliome
- Hypercorticisme Cushing
- Hypercalcémie
- Hypothyroïdie / Hyperthyroïdie
- Réninome
- Athéromatose
- Dysplasie fibromusculaire
- Vasculite
Takayasu, périartérite noueuse, Kawasaki - Maladies syndromiques rares
Neurofibromatose, sclérose tubéreuse, pseudoxanthome élastique, Marfan, Ehlers-Danlos, Williams-Beuren
- Hyperaldostéronisme familial (GRA)
- Liddle
- Gordon
- Excès apparent minéralocorticoïde
- Hyperplasie congénitale des surrénales
- Maladie rénale chronique
- IRA/ glomérulonephrite
- Infarctus rénal
- Coarctation de l’aorte
- Syndrome d’apnée hypopnée du sommeil (SAHS)
Bilan d’hypertension artérielle secondaire
| Examen sanguin | Anomalie recherchée | Commentaire |
|---|---|---|
| Créatinine | Élévation de créatinine | La maladie rénale est la cause la plus fréquente d’HTA secondaire |
| Examen d’urine | Hématurie, protéinurie | Idem |
| Na, K | Hypokaliémie | Suggère une stimulation récepteur minéralocorticoïde par l’aldostérone (hyperaldostéronisme primaire ou secondaire) le cortisol (Cushing, réglisse noire) ou la déoxycorticostérone (DOC) (bloc surrénalien) |
| Ca | Hypercalcémie | Associée à l’HTA par vasoconstriction vasculaire |
| TSH | Hypo ou hyperthyroïdie | Associée à l’HTA |
| Rénine | Pourra être basse ou haute | Si basse : hyperaldostéronisme primaire, hypercorticisme, Liddle, … Si haute : hyperaldostéronisme secondaire (maladie rénovasculaire, infarctus rénal, réninome, HTA maligne) |
| Aldostérone | Élévation | Si haute : hyperaldostéronisme primaire ou secondaire (selon rénine) |
| Cortisol | Élévation | Test de suppression à la dexaméthasone pour rechercher Cushing |
| Cortisol des 24h | Recherche d’excès de glucocorticoïde (Cushing) | |
| Métanéphrines + normétanéphrines des 24h | Recherche de phéochromocytome | |
| AngioTDM / IRM | Anomalies vasculaires et des surrénales | Meilleure sensibilité pour détecter une sténose des artères rénales et des anomalies des surrénales |
HTA résistante AVEC cause d’HTA secondaire identifiée
Traiter la cause
HTA résistante SANS cause d’HTA secondaire
Traitement non pharmacologique
L’intensification des mesures liées à la santé est recommandée par Hypertension Canada chez tout hypertendu
Traitement pharmacologique
Guide de visite
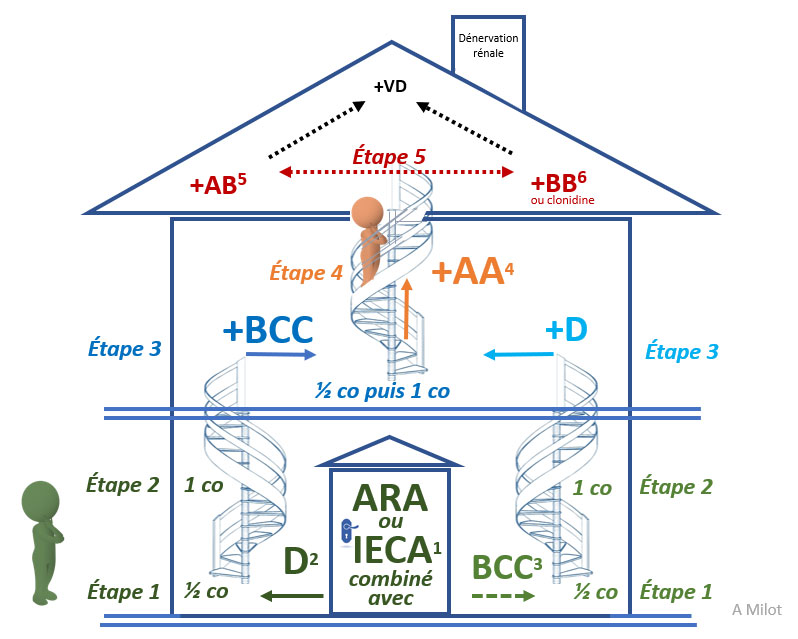
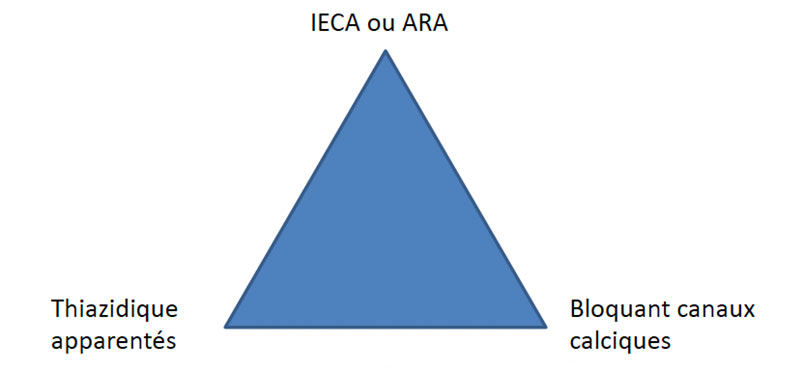
La première étape, la porte d’entrée du rez-de-chaussée, est un monocomprimé contenant les agents de première ligne :
- un antagoniste des récepteurs de l’angiotensine ARA ou un inhibiteur de l’enzyme de conversion de l’angiotensine IECA combiné à
- un diurétique D thiazidique ou apparenté aux thiazides ou un bloquant des canaux calciques de type dihydropyridinique BCC.
La deuxième étape est de majorer la dose du monocomprimé.
Puis, les escaliers vous guident à l’étage vers les associations les plus efficaces.
La troisième étape est d’ajouter, au monocomprimé précédemment sélectionné, l’agent alternatif, soit un bloquant des canaux calciques de type dihydropyridinique BCC ou un diurétique D thiazidique ou apparenté aux thiazides, puis de majorer la dose de ce dernier agent.
La quatrième étape est d’ajouter un antagoniste de l’aldostérone AA ex. : spironolactone (kaliémie et créatininémie à surveiller) puis de majorer la dose.
Enfin, la cinquième étape vous conduit au grenier où se retrouvent d’abord un alpha-bloquant AB (pression orthostatique à surveiller) et un bêta-bloquant BB ou la clonidine (fréquence cardiaque à considérer) puis, en dernier recours, un vasodilatateur direct VD (hydralazine, minoxidil) et la dénervation rénale.
![]() La consultation d’un spécialiste de l’HTA doit être envisagée lorsqu’un traitement composé de trois antihypertenseurs ou plus à doses optimales
La consultation d’un spécialiste de l’HTA doit être envisagée lorsqu’un traitement composé de trois antihypertenseurs ou plus à doses optimales
- ne permet pas d’atteindre les cibles de pression (étapes 4 et 5) ou
- est mal toléré ou
- s’accompagne d’atteinte des organes cibles.
À noter que
1 l’association d’un ARA avec un IECA n’est pas recommandée.
2 l’association d’un ARA ou d’un IECA à un diurétique thiazidique ou apparenté aux thiazides, plutôt que celle d’un ARA ou d’un IECA à un BCC, peut être favorisée en raison de la plus grande disponibilité de monocomprimés contenant ces deux agents et du moindre coût.
3 l’association d’un ARA ou d’un IECA à un BCC, plutôt que celle d’un ARA ou d’un IECA à un diurétique, peut être favorisée chez les patients ayant un risque cardiovasculaire élevé ou un antécédent d’hyponatrémie.
4 l’association d’un ARA ou d’un IECA avec un antagoniste des récepteurs de l’aldostérone AA nécessite un suivi assidu de la kaliémie et de la créatininémie de même que d’éviter certaines interactions (ex. : supplément de potassium, triméthoprime-sulfaméthoxazole).
5 l’ajout d’un AB peut nécessiter un suivi de la pression couchée/assise puis debout pour dépister l’hypotension orthostatique.
6 l’association d’un BCC non-dihydropyridinique (diltiazem, vérapamil) avec un BB n’est pas recommandée.
* une monothérapie à faible dose peut être considérée pour débuter le traitement lorsqu’un patient est fragile, à risque de chutes ou présente une hypotension orthostatique significative.
Prise en charge
adultes
- Lignes directrices 2025 – Hypertension Canada
- Définition – Diagnostic – Valeurs
- Méthodes diagnostiques de mesure
- Évaluation de la personne atteinte d’hypertension artérielle
- Modifications des habitudes de vie
- Traitement pharmacologique
- Hypertension artérielle résistante – Urgence hypertensive
- Protocole médical national
- Personnes impliquées dans la prise en charge
- Formations offertes par la SQHA