URGENCE HYPERTENSIVE
- l’urgence hypertensive
- l’hypertension sévère sans atteinte d’organe cible
- l’élévation transitoire de la pression artérielle
Cette section permettra aux médecins concernés de reconnaître :
- le type d’élévation sévère de la pression artérielle
- les thérapies recommandées pour chaque type d’entre elles
- la prise en charge inhérente à ces manifestations
| Prévalence | Pression artérielle ≥ 180 mm Hg à la salle d’urgence | 13,8 % des visites (2 à 25 % selon certains auteurs) | |
| Urgence hypertensive à la salle d’urgence | 0,3 % à 0,5 % des visites | ||
| Urgence hypertensive | Hypertension artérielle AVEC atteinte d’organe cible (artères – cerveau – cœur – reins – rétine) menaçant le pronostic vital | Traitement pharmacologique intraveineux habituellement à l’Unité des soins intensifs | |
| Hypertension artérielle maligne | S’emploie uniquement en présence de rétinopathie hypertensive stade lll ou IV (avec hémorragie et exsudats +/- papilloedème) | 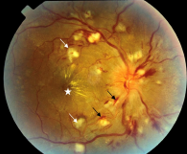 |
|
| Présence fréquente d’atteinte rénale et microangiopathie thrombotique | |||
| Considérée comme une urgence hypertensive | |||
| Hypertension sévère SANS atteinte d’organe cible | Hypertension artérielle > 180/110 mm Hg |
Traitement pharmacologique progressif | |
| Élévation transitoire de la pression artérielle | Élévation de la pression artérielle en contexte de douleur, anxiété, panique… | Observation | |
| Suppose une pression artérielle normale en dehors de l’épisode aigu | |||
| N.B. Le chiffre de pression seul ne permet pas d’identifier une urgence hypertensive | |||
Hypertension artérielle sévère AVEC atteinte d’organe cible (artères – cerveau – coeur – reins – rétine) menaçant le pronostic vital
- HTA souvent d’installation rapide (usuellement ou habituellement 220/120 mm Hg)
- Exige fréquemment une hospitalisation à l’Unité des soins intensifs
- Nécessite un abaissement immédiat mais contrôlé de la pression (pas une normalisation)
- Agents intraveineux titrables requis
Exemples d’atteinte d’organe cible menaçant le pronostic vital :
- dissection de l’aorte
- infarctus du myocarde / syndrome coronaire aigu
- oedème aigu du poumon
- encéphalopathie hypertensive (céphalée sévère, nausées, vomissements, symptômes visuels +/- convulsions)
- AVC ischémique
- hémorragie cérébrale
- prééclampsie
- insuffisance rénale aiguë (IRA) /microangiopathie thrombotique
- HTA maligne qui se manifeste par un fond d’oeil grade 3 (hémorragies ou exsudats) ou grade 4 (papilloedème)
Traitement pharmacologique
Objectifs
- Hormis pour les AVC, aucune étude randomisée n’a comparé les stratégies de traitement des urgences hypertensives véritables
- L’ampleur de la baisse de la PA recherchée dépend du type d’urgence hypertensive
- Une diminution de 25 % de la PA moyenne dans la première heure, puis une atteinte d’un PA ~160/110 mm Hg dans les 2 à 6 heures suivantes est une règle générale
En effet, une diminution intempestive ou trop agressive de la PA expose au risque d’hypoperfusion et d’ischémie.
N.B. La dissection aortique fait exception à cette règle et impose un abaissement plus rapide et plus drastique de la pression artérielle
Traitement intraveineux
| Nitroprussiate de sodium (Nipride®) | Mode d’administration | Perfusion IV (à l’abri de la lumière) |
| Début d’action | Immédiat | |
| Durée d’action | 1-2 min | |
| Posologie | 0,25 à 0,5 μg/kg/min puis adapter selon réponse – max 10 μg/kg/min | |
| Effets indésirables / commentaires | Hypotension, nausées, acidose, vomissements – Intoxication aux thiocyanates possible | |
| Utilisation controversée lors d’infarctus du myocarde (IDM) (augmente le dommage myocardique et la mortalité) et en cas d’atteinte neurologique (augmente la pression intracrânienne et diminue le flot cérébral) | ||
| Labétalol (Trandate®) | Mode d’administration | Bolus IV sur 2 minutes Perfusion IV |
| Début d’action | 5-10 min | |
| Durée d’action | 2-6 h | |
| Posologie | Bolus : première dose de 10-20 mg puis 20 à 80 mg aux 10 min. Perfusion 0,5 à 2 mg/min |
|
| Effets indésirables / commentaires | Hypotension, bronchospasme, insuffisance cardiaque, bloc AV, bradycardie – Dose cumulative max de 300 mg/24 h |
| Esmolol (Brevibloc®) | Mode d’administration | Bolus sur 4 minutes puis perfusion IV |
| Début d’action | 1 min | |
| Durée d’action | 10-20 min | |
| Posologie | 0,5 à 1 mg/kg en dose de charge sur 4 minutes puis 0,05 à 0,3 mg/kg/min | |
| Effets indésirables / commentaires | Contre-indiqué si bradycardie, bloc AV, insuffisance cardiaque, asthme | |
| Idéal si HTA péri-opératoire ou si dissection AVANT l’ajout nitroprussiate | ||
| Hydralazine (Aprésoline®) | Mode d’administration | Bolus IV sur 1-2 min |
| Début d’action | 10-20 min | |
| Durée d’action | 1-4 h | |
| Posologie | Bolus : 5 à 10 mg répétable aux 20 min puis 10 à 20 mg TV aux 4-6h | |
| Effets indésirables / commentaires | Hypotension, tachycardie, céphalée – Considérer autre agent si objectif non atteint avec 20 mg TV | |
| Non recommandée en 1re intention – Faible maniabilité faible et effet imprévisible | ||
| Énalaprilat (Vasotec® IV) | Mode d’administration | Bolus IV lent sur au moins 5 minutes |
| Début d’action | 15-60 min | |
| Durée d’action | 6-12 h | |
| Posologie | 0,625 à 1,25 IV aux 6h puis adapter jusqu’à 5 mg IV aux 6h | |
| Effets indésirables / commentaires | Hypotension si déplétion sodée ou rénine élevée – Effet peu prédictible | |
| Non recommandé en 1re intention – Faible maniabilité et effet imprévisible | ||
| Nitroglycérine (Tridil®) | Mode d’administration | Perfusion IV |
| Début d’action | 1-2 min | |
| Durée d’action | 3-5 min | |
| Posologie | 5 à 10 μg/min puis adapter jusqu’à 200 μg/min | |
| Effets indésirables / commentaires | Céphalée, vomissements | |
| Traitement d’appoint de l’oedème aigu pulmonaire (OAP) et du syndrome coronarien aigu (SCA) | ||
| Phentolamine (Rogitine®) | Mode d’administration | Bolus IV |
| Début d’action | 1-2 min | |
| Durée d’action | 3-10 min | |
| Posologie | 5 à 10 mg aux 5 à 15 min | |
| Effets indésirables / commentaires | Hypotension, tachycardie, céphalée | |
| Traitement des crises catécholaminergiques (phéochromocytome, intoxication à la cocaïne) | ||
HTA sévère SANS dysfonction d’organe ni engagement du pronostic vital
- Par définition, l’HTA ne cède pas après repos de 30-60 minutes
- Il n’existe aucune preuve qu’une baisse rapide de la PA peut être bénéfique aux patients sans dysfonction viscérale
Objectifs
PA <160/100 mm Hg en 24-48h ou sur quelques jours chez la personne âgée
Traitement pharmacologique et prise en charge
Introduire un anti-HTA avec début d’action rapide (captopril, labétalol, clonidine) selon contexte et comorbidités.
- Si le patient ne prenait aucun anti-HTA, introduire un agent couvrant les 24h le jour même
- Si le patient prenait déjà des anti-HTA, s’assurer de la fidélité et intensifier le traitement
- Une escalade trop rapide des traitements expose à un haut risque d’effets indésirables secondaires à l’hypoperfusion cérébrale, myocardique, rénale et rétinienne
- Observer le patient quelques heures
- Viser l’atteinte des valeurs cibles de PA sur 2-3 mois
| Captopril (Capoten) | Début d’action | 15 min |
| Durée d’action | 4-6 h | |
| Posologie | 6,25 à 50 mg aux 8 à 12 h | |
| Effets indésirables / commentaires | Hypotension si rénine élevée. Attention si déplétion volémique ou insuffissance rénale |
| Clonidine (Catapres) | Début d’action | 30-60 min |
| Durée d’action | 6-8 h | |
| Posologie | 0,1 à 0,2 mg puis 0,05 à 0,1 aux 60 min ad max 0,8 mg total | |
| Effets indésirables / commentaires | Sédation, xérostomie, bradycardie |
| Labétalol (Trandate) | Début d’action | 0,5-2 h |
| Durée d’action | 8-12 h | |
| Posologie | 100 à 400 mg puis aux 12 h | |
| Effets indésirables / commentaires | Hypotension, bronchospasme, insuffissance cardiaque, bloc auriculo-ventriculaire, bradycardie |
Élévation contextuelle de PA de courte durée sans signe de menace pour le système cardiovasculaire ou le système nerveux central (SNC)
- Inclut l’effet de la blouse blanche
- Fréquent chez la personne âgée (perte de la sensibilité des baroréflexes, rigidité artérielle)
- Cède avec le repos (30-60 min) et s’associe le plus souvent à la panique, l’anxiété, la douleur…
- L’abstention thérapeutique est la règle
- 88 % des patients ayant une mesure de la PA effectuée lors du triage à l’urgence >160/100 mm Hg ont une moyenne de mesures de PA à domicile > 135/85 mm Hg
Anamnèse
- Histoire de l’HTA : gravité, degré de maîtrise, suivi actuel
- Médication antihypertensive et observance thérapeutique (arrêt récent)
- Prise de substances pressives ou autres médicaments : cocaïne, amphétaminiques, phencyclidine (PCP), anti-inflammatoires non-stéroïdiens, corticoïdes, inhibiteurs de la calcineurine, érythropoïétine (EPO), vasoconstricteurs nasaux, etc.
- Syndrome polyuro-polydypsique récent, perte de poids (associé à l’HTA maligne)
- Symptômes récents d’atteinte des organes cibles : symptômes neurologiques focaux, confusion, céphalée intense, douleurs rétrosternales, dyspnée, orthopnée, troubles visuels
- Antécédents cardiovasculaires (infarctus du myocarde, accident vasculaire cérébral)
- Pathologies concomitantes
Examen physique
- Mesure de la PA en position couchée ou assise, aux deux bras avec un brassard adapté (tenter d’obtenir deux valeurs consécutives de PA systolique différant de moins de 10 mm Hg)
- Mesure de la PA dans la position debout dans la mesure du possible
- Mesure du poids et de la taille
- Auscultation cardiopulmonaire [recherche de râles crépitants, de souffles ou bruits anormaux (B3 ou B4)]
- Évaluation de la volémie (pression veineuse centrale, hydratation des muqueuses, hypotension orthostatique, œdème périphérique)
- Examen du fond d’œil
- Examen neurologique sommaire incluant fonctions cérébrales supérieures
- Examen vasculaire périphérique (souffles carotidiens, abdominaux, fémoraux)
- Palpation des pouls périphériques
Examens de laboratoire
- Formule sanguine avec recherche de signes d’hémolyse au frottis
- Biochimie sommaire : ionogramme incluant calcium, créatinine, glucose, LDH
- Bilan HTA secondaire : rénine, aldostérone, métanéphrines urinaires ou plasmatiques, doppler des artères rénales, TSH et T4
- Analyse (examen sommaire et microscopique) d’urine
- Electrocardiogramme
- Radiographie cardiopulmonaire si dyspnée
- Tomodensitométrie cérébrale en présence de signes neurologiques
Prise en charge
adultes
- Lignes directrices 2025 – Hypertension Canada
- Définition – Diagnostic – Valeurs
- Méthodes diagnostiques de mesure
- Évaluation de la personne atteinte d’hypertension artérielle
- Modifications des habitudes de vie
- Traitement pharmacologique
- Hypertension artérielle résistante – Urgence hypertensive
- Protocole médical national
- Personnes impliquées dans la prise en charge
- Formations offertes par la SQHA
